₽100 млрд на борьбу с лейкемией
Ежегодные потенциальные расходы на медицинское обеспечение онкогематологических пациентов (от диагностики до посттрансплантационного периода) в России должны достигать 97 млрд руб., а сейчас они в разы меньше. К такому выводу пришли авторы совместного исследования Фонда семьи Тиньковых, ЦСР (Центр стратегических разработок) и НИУ ВШЭ, посвященного онкогематологической помощи в России (есть у РБК). Еще дополнительно 100 млрд руб. потребуется на строительство и оснащение клиник для лечения заболеваний в этой сфере.
Какова ситуация с заболеваемостью раком крови в России сегодня, какие проблемы существуют в его лечении и что отпугивает россиян от донорства костного мозга — в материале РБК.
Сколько больных лейкемией
Темп прироста первичной заболеваемости раком лимфатической и кроветворной ткани вырос с 1,5% в 2018 году до 4,7% в 2019-м. Прирост среди этой группы превышает по показателям прирост среди других первично выявленных злокачественных новообразований на 2,1% (4,7 против 2,6%). Большинство онкогематологических диагнозов приходится на население старше 18 лет, за исключением острых лейкозов — этот диагноз преобладает у детей.
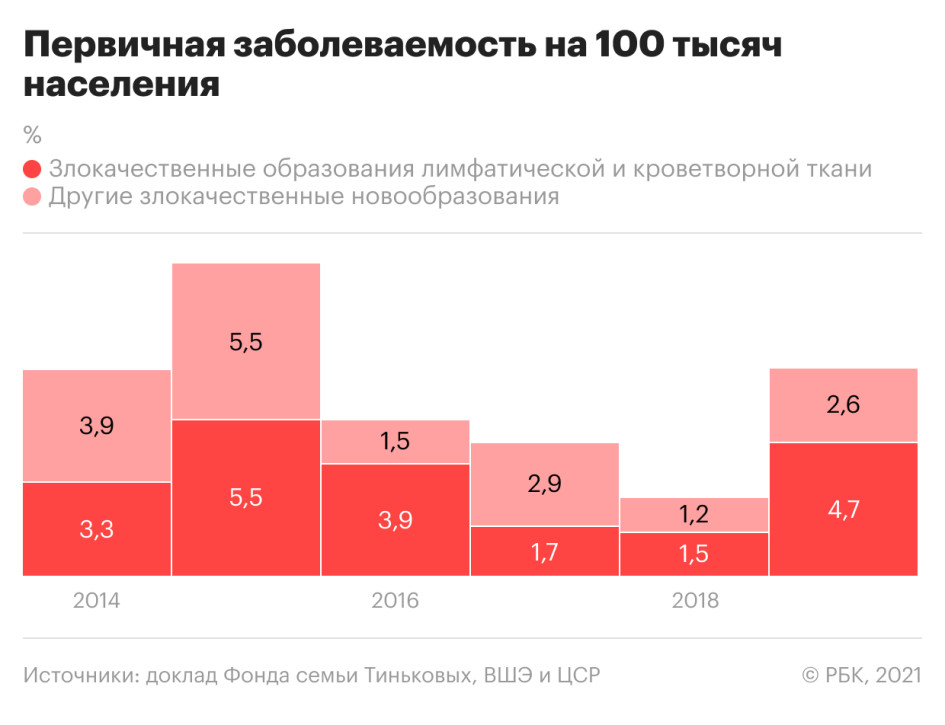
За десять лет, с 2009 по 2019 год, доля больных лейкозом, стоящих на диспансерном учете, росла ежегодно на 4,2%. Авторы исследования делают вывод, что распространенность онкогематологических заболеваний увеличивается быстрее, чем у других локализаций рака. Это может говорить как о большей приверженности таких больных лечению, так и о более настороженном отношении онкологов-гематологов к таким пациентам.
Зачем нужна трансплантация костного мозга
Пересадка гемопоэтических стволовых клеток (или костного мозга) применяется при лечении заболеваний крови. Костный мозг — это ткань, которая содержится внутри большинства костей в человеческом организме, своего рода фабрика крови. Кроветворные клетки созревают в костном мозге и превращаются в эритроциты, тромбоциты, лейкоциты. Трансплантация костного мозга перезапускает процесс кроветворения и помогает больному побороть раковые клетки.
В России лимфомой и раком крови мужчины и женщины заболевают примерно с одинаковой частотой — в 2019 году эти заболевания были обнаружены у чуть более 16 тыс. женщин и 14,5 тыс. мужчин.
Смертность от онкогематологических заболеваний с 2013 по 2019 год стабильно увеличивалась в отличие от смертности от других онкозаболеваний. В 2019 году от онкогематологических заболеваний умерли 16,4 тыс. человек. Среднегодовой прирост числа умерших в этой категории с 2009 по 2019 год составил 1%. Среди пациентов в возрастной группе от 20 до 29 лет доля умерших существенно превышает регистрируемую заболеваемость — каждый третий (36%) летальный исход от злокачественного новообразования в возрасте 20–24 лет происходит из-за онкогематологии. Авторы отмечают, что достигнутый в России уровень выявляемости ниже реального уровня заболеваемости.

«Так как регистр онкопациентов ведется не сплошным методом и не всегда заполняется добросовестно, качественной статистики не формируется. У нас много так называемых невидимых пациентов, количество которых в 2020 году из-за эпидемии COVID-19 увеличилось еще больше», — приводят цитату директора Фонда борьбы с лейкемией Анастасии Кафлановой авторы исследования (на момент исследования Кафланова занимала пост директора фонда, в настоящее время она его покинула — прим. РБК).
РБК направил запрос в Минздрав с просьбой прокомментировать выводы исследования.
Ситуация вокруг помощи онкогематологическим пациентам в последние годы улучшается благодаря работы НКО, благотворительных фондов и решениям Минздрава, отмечает замдиректора центра социально-экономических исследований ЦСР Михаил Гордеев. Но позитивные изменения происходят очень медленно — уровень предотвратимой смертности остается намного выше, чем в развитых странах, говорит Гордеев. С его точки зрения, для изменения ситуации требуются улучшения в медслужбе, законодательстве и обучении медперсонала, а также объединение усилий всех участников отрасли.
Почему в России низкая выявляемость онкогематологических заболеваний
В докладе перечислены следующие основные проблемы выявления пациентов с раком крови, лимфомой и другими онкогематологическими заболеваниями:
- ранние симптомы не имеют ярко выраженного характера, поэтому врачи из-за низкой осведомленности могут их пропустить, а уже полученные результаты анализа могут быть неверно интерпретированы;
- перегруженность врачей;
- дефицит терапевтов и узких специалистов-гематологов в амбулаторном звене. В 2019 году на этом уровне оказания помощи в России насчитывалось лишь 448 гематологов, то есть пять врачей на регион; по данным исследователей, дефицит кадров сейчас составляет 40%;
- сроки постановки диагноза могут затягиваться на несколько месяцев;
- диагностическая инфраструктура распределена по стране неоднородно — ведущие лаборатории, как и специалисты, сконцентрированы в Москве и Санкт-Петербурге.
Сложности трансплантации костного мозга в России
За период 2019–2020 годов на базе 28 федеральных и региональных клиник проведено около 1,9 тыс. трансплантаций костного мозга, говорится в докладе. Большинство центров трансплантации находятся в Москве и Санкт-Петербурге, где проводится практически 85% всех пересадок. Однако региональные клиники даже в нынешней ситуации остаются недозагруженными — из-за особенности финансирования они не могут принять пациентов из других регионов, в результате основная нагрузка ложится на федеральные центры. Исходя из демографических, эпидемиологических и экспертных оценок авторы исследования делают вывод, что нереализованная потребность в трансплантациях исчисляется 10 тыс. в год.
В докладе называются и другие проблемы в трансплантации костного мозга:
- достичь потенциального объема трансплантаций возможно лишь при полной выявляемости, но сейчас в России регистрируется в полтора раза меньше случаев, чем в Европе;
- дефицит лабораторий, отсутствие единого порядка проведения исследований;
- проблемы с лечением на предтрансплантационном этапе;
- дефицит дополнительных трансплантационных мощностей в регионах.
По словам гематолога, президента и сооснователя «Клиники 12» Капитолины Мелковой, только пересадкой костного мозга невозможно исправить ошибки предыдущих этапов лечения. «Сейчас цепочка нарушена: гематолог что смог полечил, потом трансплантолог что смог перелил. Необходимо отслеживание всей цепочки лечения пациента с первых этапов до трансплантации», — приводят ее слова авторы доклада.
Регистр доноров костного мозга
В России функционирует 18 государственных и частных регистров доноров костного мозга и гемопоэтических стволовых клеток, в них 160 тыс. потенциальных доноров. Единого национального регистра доноров не существует, а система перекрестного поиска между государственными и частными регистрами не организована. Это заставляет медиков обращаться к каждому из этих объединений по отдельности, указывают авторы исследования. В России при населении более 146 млн человек размер регистра должен достигать 1,5 млн потенциальных доноров, также при создании их базы важно учесть этническое многообразие.
Авторы отмечают, что практика создания централизованного регистра на базе частных НКО успешно применяется в Израиле, США, также существует опыт создания регистра на базе общественно полезных хозяйственных обществ. Например, регистр доноров костного мозга Германии содержит больше 9 млн записей и имеет доступ еще к более чем 38 млн доноров по всему миру. В Израиле количество потенциальных доноров превышает 1 млн человек.
В апреле этого года правительство внесло в Госдуму законопроект, которым предлагается расширить права доноров, создать федеральный регистр, компенсировать донорам расходы на проезд к месту забора костного мозга и гомеопатических стволовых клеток. В законопроекте закрепляется роль федерального правительства как ответственного органа по ведению регистра. Предполагается, что сведения в него будут направлять медорганизации, также информацию о потенциальных донорах смогут передавать профильные НКО. Последний пункт вызвал недовольство с их стороны: по словам Анны Андрюшкиной, гендиректора Национального регистра доноров костного мозга им. Васи Перевощикова, право НКО участвовать в создании регистра не закрепляется законопроектом, хотя эти организации оперируют третью всей донорской базы России. Законопроект пока прошел только первое чтение.
Закон предполагает компенсацию за счет бюджета расходов донора на проезд к месту забора костного мозга и обратно, но оплата проживания, суточные и возмещение выпадающего дохода не предусмотрены, отмечают авторы. Процедура забора стволовых клеток и трансплантации костного мозга сейчас оплачивается государством, но расходы по так называемой активации донора (то есть суточные, усиленное питание, дополнительная страховка) в большинстве случаев оплачиваются благотворительными фондами. Стоимость активации варьируется от 100 тыс. до 500 тыс. руб.
С точки зрения авторов доклада, наиболее эффективная форма регистра — саморегулируемая организация с частичным госвозмещением расходов и частным финансированием. В таком случае рекрутирование доноров будет осуществляться несколькими членами организации. По мнению исследователей, частные НКО уже накопили сведения о потенциальных донорах в количестве, сопоставимом с объемами крупных регистров, поэтому «игнорировать практику некоммерческих организаций невозможно».
Что россияне знают о донорстве костного мозга
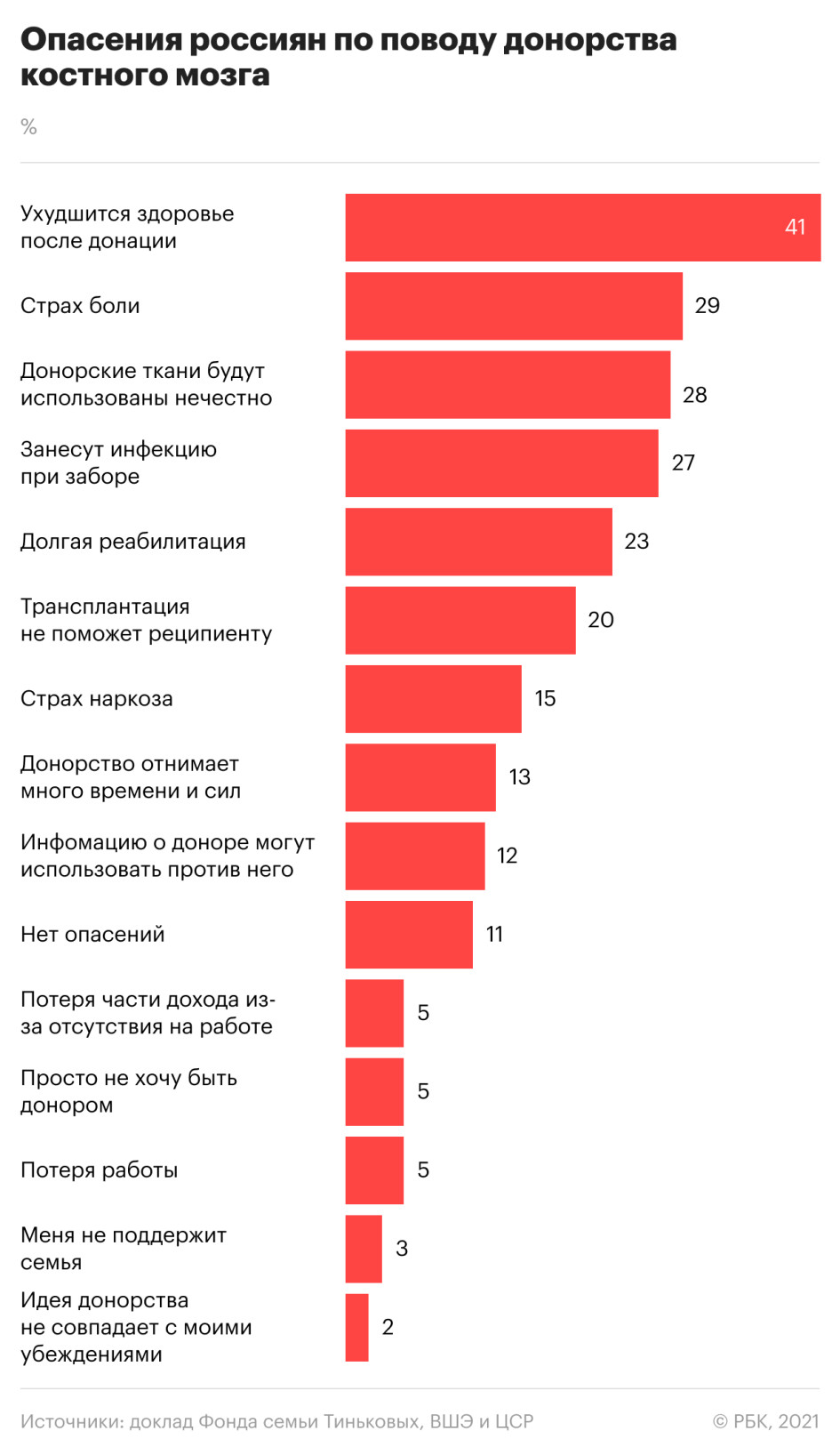
99% россиян считают свой уровень информированности о донорстве костного мозга недостаточным, следует из результатов опроса, проведенного создателями исследования. Больше всего обществу не хватает информации о рисках, связанных с донорством, о процедуре забора костного мозга и о том, как чувствуют себя доноры после трансплантации. Также недостаточно статистических данных об успешно проведенных трансплантациях, считают участники опроса.
Большинство респондентов (60%) предположили, что люди не интересуются темой донорства, пока эта тема не касается их лично. Еще 53% винят СМИ в недостаточном освещении темы донорства.
Ответственность за риски для донора прежде всего должна нести клиника, где производился забор костного мозга, уверены участники опроса, на втором месте насчет ответственности перед донором находится государство.
Подавляющее большинство россиян (87%) считают, что в России необходимо создать единый регистр доноров. 67% выступают за то, что его работу должен контролировать Минздрав. В пользу контроля НКО высказались лишь 12%.
Сколько необходимо инвестировать в онкогематологическую помощь
В 2019 году, о котором есть наиболее точные данные и отсутствует эффект пандемии, расходы на оказание помощи онкогематологическим пациентам составили почти 25 млрд руб., в эту сумму включены в том числе расходы как самих пациентов, так и НКО. Для оценки необходимого объема инвестиций для лечения пациентов, при условии, что диагностика этих заболеваний в России будет приближена к международным, авторы исследования выделили основные статьи расходов: на диагностику, на предтрансплантационный период, рекрутинг доноров, наконец расходы на саму трансплантацию гемопоэтических стволовых клеток. В таком случае, по оценке авторов исследования, ежегодно на лечение онкогематологических пациентов государство должно тратить 97 млрд руб.
Наиболее затратными в таком случае станут:
- увеличение числа диагностируемых до 81 тыс. человек в год с нынешних 46,5 тыс. потребует 22,4 млрд руб. в год, при средней стоимости диагностики одного пациента 190 тыс. руб. 60% этой суммы не покрывается ни за счет средств ОМС, ни за счет программы высокозатратных нозологий;
- увеличение числа трансплантаций приведет к расходам 27,7 млрд руб., а суммарные расходы на трансплантацию в 2019 году составили 4,6 млрд руб.;
- увеличение числа пациентов скажется также и на расходах посттрансплантационного периода. На первые пять лет жизни после перенесенной трансплантации одному пациенту требуется в среднем 4,8 млн руб. В 2019 году суммарные расходы на посттрансплантацию составили 5 млрд руб., из которых 37% не были покрыты государством. Увеличение числа пациентов потребует 30,1 млрд руб. общих расходов.
Кроме того, для эффективного развития онкогематологической помощи в России требуется дополнительно около 102 млрд руб. потенциальных инвестиций. Так, наиболее затратным в этом случае будет создание центров трансплантации — примерно 99 млрд руб. В исследовании подчеркивается, что создание одного койко-места в центре трансплантологии с нуля обойдется в сумму от 40 млн до 50 млн руб., в то время как создание такого места на базе существующих крупных больниц — в 6–10 млн руб.
На втором месте по уровню затрат находятся инвестиции в диагностическое оборудование — 2,3 млрд руб., на третьем — инвестиции в создание регистра и образовательные программы. По оценке авторов, создание регистра обойдется примерно в 70 млн руб. Сейчас правительством заложены 107 млн руб. на разработку и поэтапное внедрение регистра до 2023 года.